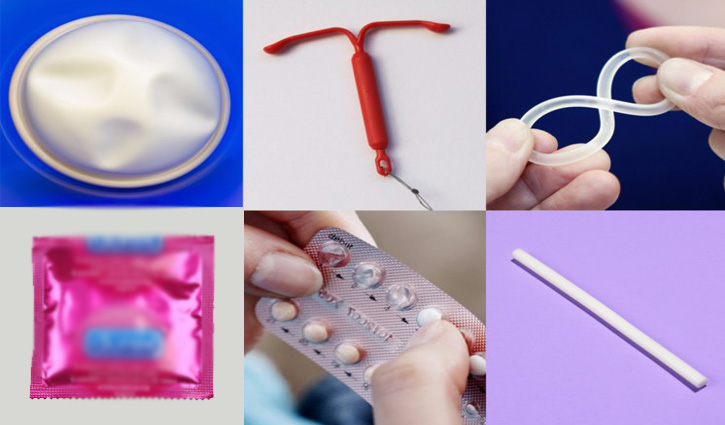
জন্মনিয়ন্ত্রণের কোন পদ্ধতি কেমন সফল (শেষ পর্ব)
প্রতীকী ছবি
এস এম গল্প ইকবাল : নতুন বিয়ে করেছেন- এখনই বাচ্চা নিতে চান না? অথবা একটি বাচ্চা আছে- এখনই আরেকটা বাচ্চা নিতে চান না? কিংবা পরিবার আর বড় করার ইচ্ছে নেই? তাহলে আপনাকে জন্মনিয়ন্ত্রণ পদ্ধতির মধ্য দিয়ে যেতে হবে।
অনেক ধরনের জন্মনিয়ন্ত্রণ পদ্ধতি রয়েছে- সকল পদ্ধতি যে সমানভাবে কার্যকর এমনটা নয়। সবচেয়ে কার্যকর ১৬টি জন্মনিয়ন্ত্রণ পদ্ধতি নিয়ে দুই পর্বের প্রতিবেদনের প্রথম পর্বে র্যাংক অনুসারে স্পার্মিসাইড, ফার্টিলিটি অ্যাওয়ারনেস, স্পঞ্জ, উইথড্রয়াল, ফিমেল কনডম, মেল কনডম, ডায়াফ্রাম এবং রিং- পদ্ধতিগুলো সম্পর্কে আলোচনা করা হয়েছিল। আজ শেষ পর্বে র্যাংক অনুসারে বাকি পদ্ধতিগুলো আলোচনা করা হলো।
৮. প্যাচ (এ পদ্ধতি গ্রহণকারী বছরে প্রতি ১০০ জন নারীর মধ্যে গর্ভধারণের সম্ভাবনা ৯ শতাংশ)
বার্থ কন্ট্রোল প্যাচেও ইস্ট্রোজেন ও প্রজেস্টিন থাকে এবং এটি ডিম্বস্ফোটনে বাধা দেয়- ওরাল কন্ট্রাসেপশনের (জন্মনিয়ন্ত্রণ বড়ি) মতো। প্রতিদিন পিল খেতে ভুলে যেতে পারেন, তাই আপনি পিলের পরিবর্তে সপ্তাহে একটি নতুন প্যাচ লাগাতে পারেন (আপনার পিরিয়ডের সপ্তাহে এটি অপসারণ করুন) যা আপনার গর্ভধারণ প্রতিরোধ করবে। সাধারণত পেট, উপরের বাহু, পিঠ অথবা নিতম্বের ওপর এটি লাগানো হয়। প্যাচটি হরমোন নিঃসরণ করে যা ত্বকের মাধ্যমে শোষিত হয়। সঠিকভাবে প্যাচ লাগান (স্তনে লাগাবেন না) এবং প্রতি সপ্তাহে নতুন একটি প্যাচ লাগাতে ভুলে যাবেন না। কাঙ্ক্ষিত পরিমাণে হরমোন নির্গত হওয়ার জন্য সঠিকভাবে প্যাচ লাগাতে হবে এবং দুর্ঘটনাক্রমে এটি পড়ে গেছে কিনা মাঝেমাঝে চেক করতে হবে।
৭. পিল (এ পদ্ধতি গ্রহণকারী বছরে প্রতি ১০০ জন নারীর মধ্যে গর্ভধারণের সম্ভাবনা ৯ শতাংশ)
জন্মনিয়ন্ত্রণের কথা ওঠলে অনেক নারীর চিন্তায় প্রথমে যা আসে তা হলো বার্থ কন্ট্রোল পিল বা ওরাল কন্ট্রাসেপশন (মুখে সেবনযোগ্য জন্মনিয়ন্ত্রণ বড়ি)। অনেক ধরনের বার্থ কন্ট্রোল পিল রয়েছে, যেমন- ইস্ট্রোজেন ও প্রজেস্টিনের সমন্বয়কৃত পিল, শুধুমাত্র প্রজেস্টিন পিল এবং এক্সটেন্ডেড-সাইকেল পিল (এটি পিরিয়ডের ফ্রিকোন্সি হ্রাস করে)। আপনার জন্য কোনটা উপযোগী তা জানতে চিকিৎসকের সঙ্গে কথা বলুন। অধিকাংশ বার্থ কন্ট্রোল পিল ডিম্বস্ফোটন বন্ধের মাধ্যমে কাজ করে, তাই কোনো ডিম্বাণু নিঃসরণ হয় না। এটি সার্ভিক্যাল মিউকাসকে পুরুও করে। বার্থ কন্ট্রোল পিলের পার্শ্বপ্রতিক্রিয়ার মধ্যে ভ্যাজাইনা থেকে রক্তক্ষরণ, হালকা পিরিয়ড ও ত্বকের পরিবর্তন উল্লেখযোগ্য। ইস্ট্রোজেন সমৃদ্ধ পিল নারীর কিছু স্বাস্থ্য ঝুঁকি সৃষ্টি করে, যেমন- রক্ত জমাটবদ্ধতা (যদি আপনি ধূমপান করেন)। এনওয়াইইউ’র ল্যানগোন মেডিক্যাল সেন্টারের অবস্টেট্রিকস অ্যান্ড গাইনিকোলজি ডিপার্টমেন্টের অ্যাসিস্ট্যান্ট প্রফেসর ডা. তারানেহ শিরাজিয়ান বলেন, ‘পিল কার্যকর রাখতে প্রতিদিন একই সময়ে পিল খেতে হয়।’ যদি আপনার স্মৃতিশক্তি দুর্বল হয়, তাহলে সঠিক সময়ে পিল সেবনের জন্য ফোনে রিমাইন্ডার দিয়ে রাখুন অথবা বেডসাইডার বা মাইপিলের মতো অ্যাপ ডাউনলোড করুন।
৬. বার্থ কন্ট্রোল শট (এ পদ্ধতি গ্রহণকারী বছরে প্রতি ১০০ জন নারীর মধ্যে গর্ভধারণের সম্ভাবনা ৬ শতাংশ)
সার্ভিক্যাল মিউকাসকে ঘন করে ডিম্বাণুর কাছে শুক্রাণু পৌঁছানো প্রতিরোধ করার জন্য প্রজেস্টিন হরমোন ভিত্তিক জন্মনিয়ন্ত্রণের আরেকটি পদ্ধতি হচ্ছে, বার্থ কন্ট্রোল শট বা জন্মনিয়ন্ত্রণের টিকা। প্রজেস্টিন ডিম্বস্ফোটনও থামাতে পারে, তাই জরায়ুতে কোনো ডিম্বাণু যেতে পারে না। ডা. শিরাজিয়ান বলেন, ‘প্রতি তিন মাসে স্বাস্থ্যকর্মী দ্বারা এই টিকা নিতে হয়, তাই জন্মনিয়ন্ত্রণের এই পদ্ধতি কার্যকর রাখতে টিকা নেওয়ার নিয়মিত অ্যাপয়েন্টমেন্ট বজায় রাখা গুরুত্বপূর্ণ। আপনার টিকা নিতে বিলম্ব করবেন না, কারণ কিছু নারী অন্তর্বর্তী সময়ে গর্ভবতী হতে পারে।’ তিনি বলেন যে এই টিকা ওজন বাড়াতে পারে, তাই তিনি অন্য কোনো পদ্ধতি গ্রহণের জন্য সুপারিশ করছেন, কিন্তু যারা জন্মনিরোধের বড়ি সেবন করতে ভুলে যায় তাদের জন্য বার্থ কন্ট্রোল শট ভালো অপশন হতে পারে।
৫. কপার আইইউডি (এ পদ্ধতি গ্রহণকারী বছরে প্রতি ১০০ জন নারীর মধ্যে গর্ভধারণের সম্ভাবনা ০.৮ শতাংশ)
হরমোনাল আইইউডি’র মতো কপার ডিভাইসও জরায়ুতে স্থাপন করা হয় এবং সেখানে ১০ বছর পর্যন্ত রেখে দেওয়া হয়। পার্থক্য হচ্ছে, কপার ভার্সনে কোনো হরমোন থাকে না। এটি হচ্ছে ধাতু যা জরায়ুকে শুক্রাণুর অনুপযোগী করে তোলে। অনিরাপদ সহবাসের প্রথম কয়েক দিনের মধ্যে ইমার্জেন্সি কন্ট্রাসেপশন হিসেবে কপার আইইউডি লাগানো যায়। এটি স্থাপনের প্রক্রিয়া হরমোনাল আইইউডি’র মতো। এটি একবার করা হলে আপনাকে এটির কার্যকারিতা নিয়ে দুশ্চিন্তা করতে হবে না। সকল আইইউডি’র মতো কপার আইইডিও জন্মনিয়ন্ত্রণের একটি ভালো অপশন, বিশেষ করে তাদের জন্য যারা পরবর্তী দশক পর্যন্ত বাচ্চা নিতে চায় না- তাদের কোনো বাচ্চা থাকুক কিংবা না থাকুক। ডা. শিরাজিয়ান বলেন, ‘সঙ্গী, প্রেগন্যান্সি ও বয়স যাই হোক না কেন, নারীদের জন্য আইইউডি হচ্ছে একটি ভালো পদ্ধতি।’ মিশিগান ইউনিভার্সিটির ফ্যামেলি মেডিসিন ডিপার্টমেন্টের অ্যাসিস্ট্যান্ট প্রফেসর এবং দ্য অ্যাসোসিয়েশন অব রিপ্রোডাক্টিভ হেলথ প্রফেশনালস এর চেয়ারম্যান ডা. ওউ বলেন, ‘কিছু নারী কপার আইইউডি পছন্দ করে, কারণ এটি সম্পূর্ণরূপে হরমোনমুক্ত।’ তিনি ভারী বা যন্ত্রণাদায়ক পিরিয়ডের নারীদের জন্য এই পদ্ধতি কম সুপারিশ করেন, কারণ এটি পিরিয়ডের পার্শ্বপ্রতিক্রিয়াকে আরো খারাপ করতে পারে।
৪. ফিমেল স্টেরিলাইজেশন (এ পদ্ধতি গ্রহণকারী বছরে প্রতি ১০০ জন নারীর মধ্যে গর্ভধারণের সম্ভাবনা ০.৫ শতাংশ)
ফিমেল স্টেরিলাইজেশন অথবা টিউবাল লাইগেশনের মানে হচ্ছে, ফ্যালোপিয়ান টিউবকে ব্লক করা বা কাটা- এটি জরায়ুতে ডিম্বাণু আসা ও শুক্রাণু দ্বারা নিষিক্ত হওয়া প্রতিরোধ করে। এটি জন্মনিয়ন্ত্রণের একটি স্থায়ী পদ্ধতি (যদিও কিছুক্ষেত্রে নারীদের মধ্যে এটি রিভার্স হয়েছিল ও তারা গর্ভধারণ করেছিল) এবং এটি পুরুষদের ভ্যাসেক্টমির তুলনায় কিছুটা জটিল অস্ত্রোপচার। এ পদ্ধতি সম্পন্ন করার পর এটি কার্যকর কিনা নিশ্চিত হতে আপনাকে কিছু করতে হবে না, কিন্তু সকল অস্ত্রোপচার পদ্ধতিতে ঝুঁকি রয়েছে। ইমপ্লান্ট পদ্ধতি অথবা হরমোনাল আইইউডি পদ্ধতি মাসিক চক্রকে প্রভাবিত করে, কিন্তু স্টেরিলাইজেশন পদ্ধতি করে না। ডা. ওউ বলেন, ‘যদি কোনো নারীর ভারী মাসিক চক্র থেকে তীব্র রক্তস্বল্পতা দেখা দেয়, স্টেরিলাইজেশন তার গর্ভধারণ প্রতিরোধ করবে, কিন্তু তার রক্তক্ষরণ সমস্যায় সাহায্য করবে না- অন্যদিকে হরমোনাল আইইউডি’র ক্ষেত্রে কিছু নারীর রক্তক্ষরণ হ্রাস পায়।’
৩. হরমোনাল আইইউডি (এ পদ্ধতি গ্রহণকারী বছরে প্রতি ১০০ জন নারীর মধ্যে গর্ভধারণের সম্ভাবনা ০.২ শতাংশ)
এই ক্ষুদ্র টি-আকৃতির ডিভাইসটি চিকিৎসক দ্বারা জরায়ুতে স্থাপন করা হয় এবং এটি সেখানে তিন থেকে ছয় বছর রেখে দেওয়া হয়। হরমোনাল আইইউডি প্রজেস্টিন নিঃসরণের মাধ্যমে কাজ করে (ইমপ্লান্ট ও কিছু জন্মনিয়ন্ত্রণ বড়ির মতো)। এই হরমোন সার্ভিক্যাল মিউকাসকে ঘন করে ডিম্বাণুর কাছে শুক্রাণু পৌঁছাকে কঠিন করে তোলে এবং এটি ডিম্বস্ফোটনও বন্ধ করতে পারে- তাই কোনো ডিম্বাণু নিঃসরণ হয় না। ইমপ্লান্টের পদ্ধতির মতো আইইউডি স্থাপনের পরও এটি সঠিকভাবে কাজ করছে কিনা তা নিশ্চিত করতে আপনাকে তেমন কিছু করতে হবে না। কিন্তু এই পদ্ধতি গ্রহণের পূর্বে তা সম্পর্কে ভালোভাবে জেনে নেওয়া গুরুত্বপূর্ণ। এটি আপনার জন্য উপযুক্ত কিনা চিকিৎসককে জিজ্ঞেস করুন, আপনার মাসিক সম্পর্কে চিকিৎসককে জানান এবং এ পদ্ধতির সম্ভাব্য পার্শ্বপ্রতিক্রিয়া (যেমন- ভ্যাজাইনা থেকে রক্তক্ষরণ ও স্তন ব্যথা) সম্পর্কে জেনে নিন।
২. মেল স্টেরিলাইজেশন (এ পদ্ধতিতে বছরে প্রতি ১০০ জন নারীর মধ্যে গর্ভধারণের সম্ভাবনা ০.১৫ শতাংশ)
মেল স্টেরিলাইজেশনকে ভ্যাসেক্টমিও বলা হয়। এটি ভাস ডিফারেনস (অণ্ডকোষ থেকে শুক্রাণু গমনকারী টিউব) কাটা বা ব্লক করার সঙ্গে সম্পর্কযুক্ত। যদি পুরুষের শরীর থেকে শুক্রাণু বের হতে না পারে, তাহলে আপনি গর্ভবতী হবেন না। অনেক ক্ষেত্রে ভ্যাসেক্টমি রিভার্স হলেও এ পদ্ধতি স্থায়ী। এটি ফিমেল স্টেরিলাইজেশনের (ফিমেল স্টেরিলাইজেশনে পেটের অস্ত্রোপচার প্রয়োজন হয় এবং জটিলতার বেশ সম্ভাবনা রয়েছে) চেয়ে কম ঝামেলার, বলেন ডা. শিরাজিয়ান। তিনি যোগ করেন, ‘ভ্যাসেক্টমি কম ঝুঁকিপূর্ণ, কারণ এটি লোকাল অ্যানেস্থেসিয়ার মাধ্যমে চিকিৎসকের অফিসে সম্পাদন করা হয়।’ যদি আপনি ও আপনার সঙ্গী উভয়েই ভবিষ্যতে বাচ্চা নিতে না চান, তাহলে এ পদ্ধতি গ্রহণ করতে পারেন। এটি একবার করা হলে আর বেশি কিছু করার প্রয়োজন নেই।
১. ইমপ্লান্ট (এ পদ্ধতি গ্রহণকারী বছরে প্রতি ১০০ জন নারীর মধ্যে গর্ভধারণের সম্ভাবনা ০.০৫ শতাংশ)
এ পদ্ধতিতে দিয়াশলাই-আকৃতির প্রজেস্টিন-নিঃসরণকারী ইমপ্লান্ট চিকিৎসক দ্বারা বাহুর ত্বকের নিচে স্থাপন করা হয়। এই প্রজেস্টিন সার্ভিক্যাল মিউকাসকে পুরু করে, এর ফলে শুক্রাণুর পক্ষে ডিম্বাণুর কাছে পৌঁছানো কঠিন হয়ে পড়ে। কোনো ডিম্বাণু নিঃসরণ হলেও এটি ডিম্বাণুকে ডিম্বাশয় থেকে বের হতে দেয় না। এই ইমপ্লান্ট স্থাপন করা হলে কার্যকর হতে মাত্র কয়েক মিনিট সময় লাগে, আপনার আর কিছু করার প্রয়োজন হবে না। এই লং-অ্যাক্টিং রিভার্সিবল কন্ট্রাসেপটিভ (এলএআরসি) পদ্ধতিটি কিভাবে আপনার শরীরকে প্রভাবিত করবে তা আপনার চিকিৎসক থেকে জেনে নিন। এই ইমপ্লান্টের প্রতিক্রিয়া হচ্ছে সিস্টেমিক, এর মানে হলো আপনার সারা শরীরে হরমোন পৌঁছে এবং তা পার্শ্বপ্রতিক্রিয়া সৃষ্টি করতে পারে। অন্য একটি বিবেচ্য বিষয় হলো আপনার ত্বকের নিচে এই ক্ষুদ্র ইমপ্লান্ট স্থাপনে আপনি কতটা স্বাচ্ছন্দ্যবোধ করেন। কিছু নারী জরায়ুতে কোনো কিছু রাখা পছন্দ করেন না, তাই তারা আইইউডি’র পরিবর্তে বাহুতে ইমপ্লান্ট পছন্দ করতে পারেন, বলেন ডা. শিরাজিয়ান। আইইউডি’র মতো বাহুতে ইমপ্লান্ট নিয়েও আপনাকে তেমন একটা চিন্তা করতে হবে না।
তথ্যসূত্র : হেলথ
পড়ুন :
* জন্মনিয়ন্ত্রণ পিল সম্পর্কে যা জানা উচিৎ
রাইজিংবিডি/ঢাকা/৬ জানুয়ারি ২০১৯/ফিরোজ
রাইজিংবিডি.কম
আরো পড়ুন